
診療科案内
ドクターインタビュー
お知らせ
-
整形外科 リハビリテーション技術科 患者さんへ2025-12-18第3回日本膝関節学会にて石川副院長がランチョンセミナーにて講演を行いました。
-
整形外科 患者さんへ2025-12-08第40回日本整形外科学会基礎学術集会にて石川副院長が座長を務めました。
-
整形外科 リハビリテーション技術科 患者さんへ2025-05-01第4回日本Knee Osteotomy and Joint Preservation研究会で石川副院長が座長を務めました
整形外科の体制と特徴
当科では8名の整形外科常勤医(うち整形外科専門医6名)が、外傷や各種慢性疼痛をはじめとした整形外科疾患全般の診断・治療を行っています。(2023.7月現在)
整形外科領域の外傷や障害では、保存療法・手術療法後のリハビリテーションも大切な役割を担っているため、整形外科の治療の良し悪しはリハビテーションの充実度と深く関連しているともいえます。
そのため当科では、一般整形外科治療はもちろんのこと、33名の理学療法士・作業療法士・言語聴覚士と連携し、各種機器が完備された1,000m2以上の広々としたリハビリテーション設備を活用して「総合的運動機能治療」を行い、外傷や各種慢性疼痛に対する手術だけでなく、十分なリハビリテーション治療を行い、患者さんの社会復帰を実現しています。
また、当科の大きな特徴であるスポーツ傷害の治療・リハビリと、脊椎・脊髄疾患治療については、それぞれスポーツ整形外科センター、脊椎外科センターを設置しています。
変形性膝関節症
変形性膝関節症
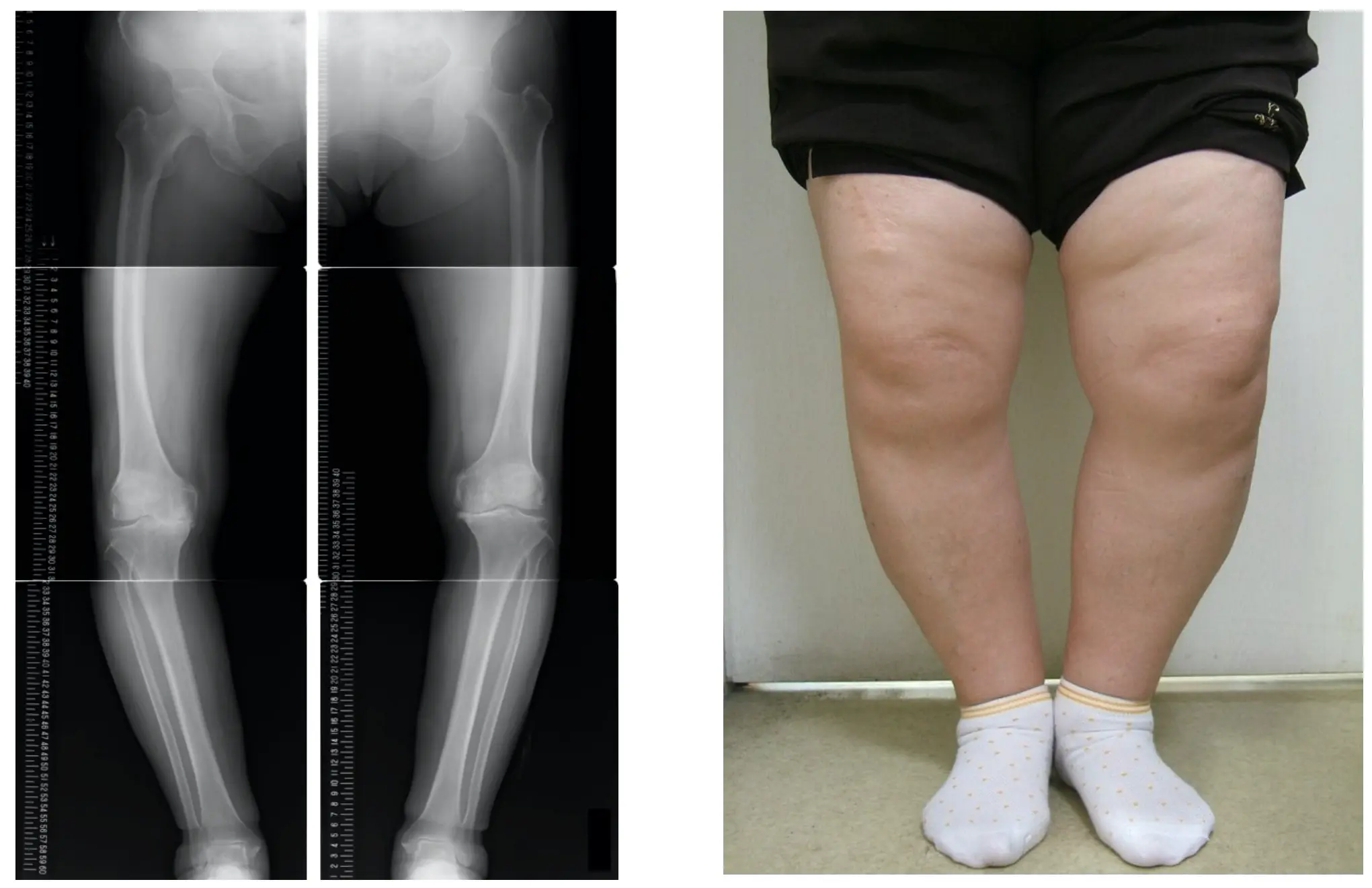
多くの中高年が経験する膝の痛み、その大多数は変形性膝関節症と言われる膝関節軟骨の退行性疾患です。
日本における有病者数は2,500万人と推定されており、男女比は1:2で女性に多く見られます。
O脚でふくよかなご婦人の膝内側の痛みは大抵の場合、この変形性膝関節症です。
変形性膝関節症の原因
変形性膝関節症の原因は一次性と二次性に分けられています。
加齢、肥満、内反膝(O脚)や外反膝(X脚)などの下肢アライメント異常(太ももの付け根からかかとの骨までの中心線が重心とずれていること)、過度な運動負荷、遺伝子の関与などによるものが一次性、膝靭帯損傷や半月板損傷、膝関節周囲骨折などの外傷後変化や、大腿骨顆部骨壊死後や化膿性膝関節炎後などのケースは二次性と表現されています。
変形性膝関節症の治療
変形性膝関節症の治療には大まかに分けて保存療法と手術療法があります。
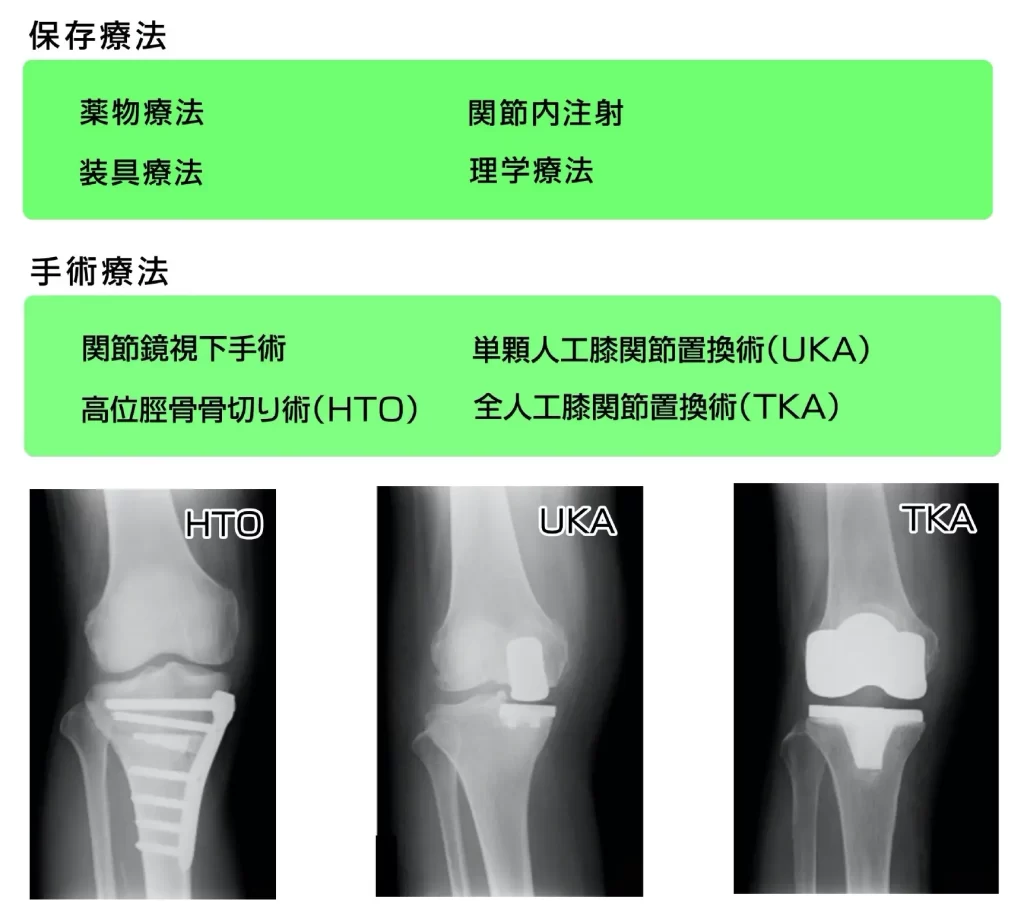
保存療法とは手術に頼らない治療の総称です。
治療の順番としてまず保存療法が優先され、保存療法無効例に対しては手術療法が選択されます。
1.保存療法
消炎鎮痛などの内服薬や湿布薬などの薬物治療、ヒアルロン酸やステロイド剤の関節内注入療法、サポーターや足底板などの装具治療、歩行訓練、筋力訓練、関節可動域訓練などのリハビリテーションなどが保存療法に含まれます。
2.手術療法
まず、関節鏡を用いた滑膜切除術や半月板部分切除術、半月板縫合術、関節鼠摘出術、骨棘切除術、軟骨下骨のピッキングやドリリングなど、最小侵襲で済む関節鏡視下手術の選択が可能であるかを模索します。
関節鏡視下手術で効果が不十分であると判断した症例に対しては、高位脛骨骨切り術や低位大腿骨骨切り術などの関節温存手術で対応可能かどうか判断します。(脛骨:すねの内側の細長い骨)
そしてこれらの関節温存手術での対応ではどうしても効果が不十分と考えられる症例に対しては、人工関節置換術を考慮致します。
関節鏡視下手術とは
膝蓋骨の下に5mm程の小さな切開を2ヶ所ないしは3ヵ所作り、テレビモニターに映し出された関節内の映像を見ながら手術器具を操作して行う最少侵襲手術(最も負担の少ない手術)であり、術後の痛みも少なく、入院期間も短く、手術の傷も目立たないので、この手術で効果が得られるのであれば一番お勧めする手術手技です。
しかし、一時的には痛みがとれても中長期成績が悪いケースや、手術前と痛みがあまり変わらないままのケースもあるので、手術法選択を慎重に行わなくてはならないのもこの手術の特徴です。
高位脛骨骨切り術とは
下肢のO脚変形に対して脛骨の近くの骨を少しだけ切除して角度を変えることで、若干X脚に矯正する手術で、古くは1960年から行われている術式です。
10年程前までは外側楔状閉鎖型骨切り術という手術が主流でしたが、身体的負担・回復時間・材料・手術技術の進歩により、最近では内側楔状開大型骨切り術が主流となっています。
これら医学の発展により術後から早期に全荷重歩行することができるようになり、2〜3週での早期退院も可能となりました。
また、関節鏡視下手術との併用(下図)によって、更に術後の痛みを軽減させる効果があり、いわゆる骨切り術(下肢のアライメントを変える手術)とは一線を画したアンチエイジング効果を期待できます。
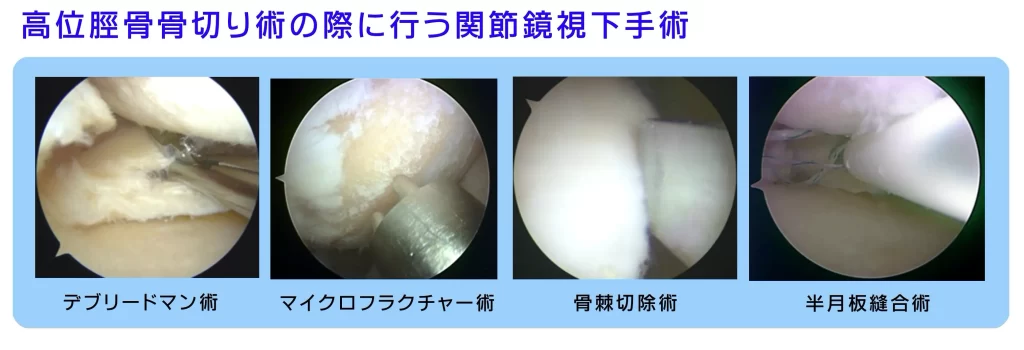
※ デブリードマン 治癒する妨げとなる、感染した組織や壊死した組織を切除・除去する処置。
※ マイクロフラクチャー 骨に小さな切れ目を入れる手術。
当院で行っている手術手技は、必ず関節鏡視下に関節内の様々な治療を行った後に骨切り術を行っており、単なる“骨切り術”ではなく“関節形成術”と位置付けて治療しています。
さらに、人工関節置換術後では困難とされる競技スポーツへの復帰の可能性もあり、諦めかけていた中高年アスリートの膝痛に対する頼もしい治療法でもあります。
人工関節置換術とは
末期の変形性膝関節症に対応可能な手術治療で、高位脛骨骨切り術では治療不可能な症例の切り札的存在です。
術前と術後の改善度が最も優れており、まさしく劇的ビフォアー・アフターの様な治療法ですが、感染や肺梗塞などの術後、合併症も比較的多いので症例選択は慎重に行う必要があります。
また、人工関節の耐久年数は15〜20年程なので、平均寿命が世界一長い日本人においては60〜65歳以上が良い適応とされています。
治療法の選択
まずは保存療法を選択できないかを考慮し、次に手術となっても侵襲の少ない治療法が可能かどうかを順に考えて行きますが、前述のように変形性膝関節症には様々な治療法がありますので、その選択には卓越した専門的知識と治療経験を要します。
また、同時に患者さんとのしっかりとしたコミュニケーションがとても大切で、患者さんが何を望まれているのかも大きな治療法選択の基準となります。
高位脛骨骨切り術の位置付け
平均寿命85歳としてその人生を野球に例えると、おおよそ1イニングが10年になります。
膝の治療を投手リレーに例えると、人工関節置換術はリリーフピッチャーの抑えの切り札(クローザー)なので、せいぜい1イニングか2イニング(10〜20年)しか投げさせられません。
もちろん先発投手が完投(自分の膝にメスを入れずに人生を全う)してくれれば最良なのですが、先発投手(自分の元気な膝)が早々とノックアウトされてしまった場合はどうすれば良いのでしょうか?
野球では近年、中継ぎ投手(セットアッパー)の重要性がクローズアップされております。
膝における高位脛骨骨切り術はまさにこのセットアッパーの存在となります。
中年(40〜60歳位)の膝痛で、抑えの切り札(人工関節)を出すには早過ぎる場面や、7回~8回でも抑えの切り札まで出さなくても良い場面など、セットアッパー(骨切り術)の存在は大変重要で重宝されます。
余裕のあるゲーム展開であればそのままクローザ―(人工関節)を出さないままゲーム(人生)を終了できます。この強力なセットアッパーこそが高位脛骨骨切り術だと思って下さい。
スポーツ愛好家の皆さんへ
膝関節の病態や治療にはそれぞれの年代で様々なものがあり、これらの取捨選択によって最良の治療を行うことが可能となります。
近年は“人工関節センター”や“スポーツ整形外科センター”など、専門性を前面に出した治療が重要視されています。私も横浜F・マリノス育成組織のチームドクターを10年間経験させて頂き、スポーツ整形外科の醍醐味を肌で感じてまいりました。
しかし、自分が齢を重ねる間に自分が治療してきた選手達も齢を重ねて来ております。
一線を退きながらもスポーツを続けて行きたいという気持ちを持ち続けている“元”選手も多く、最近はこの中年アスリート達に「希望の光を灯したい」という思いが私の心の中にも沸々と湧き上がってまいりました。
子供達がスポーツするのは体育の授業同様、普通のことであると言えます。
スポーツドクターを長年続け、時の流れの中で私は逆に、中高年になって仕事をこなしながらもスポーツを続けている人達こそが貴重なスポーツ愛好家(アスリート)なんだと思える様になりました。
このスポーツ愛好家たちの夢や希望を1年でも長く続けて頂くための治療戦略として、この関節鏡視下手術と高位脛骨骨切り術を併用した“関節形成術”の存在意義があると思い、現在も新たな治療法の開発を続けています。
2016年4月からスポーツ外来のみならず“膝外来”を開設致しましたが、これはスポーツを諦めかけていた大人のアスリートの方々や体を動かす趣味(ハイキングや温泉旅行など)を持たれているご年配の方々の夢を広げるために、私なりの熱い思いを込めた外来を行いたくて始めさせて頂きました。
「スポーツ外来」「膝外来」共々、これからも末永くよろしくお願い申し上げます。
整形外科 石川 大樹
こちらをクリック ↓

人工関節術
膝や股関節の人工関節術は、山上医師が中心となり 年間約50例が施行され、当科のもうひとつの大きな特徴となっています。
この治療は高齢化社会を迎えた現在、患者さんがQOL(生活レベル) を落とさずに生活を送るためにとても重要なものと言えます。
この手術に関するリスクは少なくありませんが、当科では患者さんへのきめ細やかな術後管理とリハビリテーションを行っています。
また、毎週月曜日午後2時より、病院にて手の外傷・リウマチによる 疼痛などについての専門外来「手の外科・リウマチ外来」を設けています。

